GENEVA SURGERY
GENEVA SURGERY
ONCOLOGIE DIGESTIVE
ONCOLOGIE DIGESTIVE
Les réponses suivantes abordent les questions les plus fréquemment posées concernant la chirurgie oncologique digestive, notamment les indications, la prise de décision et la stratégie de prise en charge chirurgicale.
Les réponses suivantes abordent les questions les plus fréquemment posées concernant la chirurgie oncologique digestive, notamment les indications, la prise de décision et la stratégie de prise en charge chirurgicale.
Quels types de cancers digestifs sont pris en charge à Geneva Surgery ?
Geneva Surgery prend en charge un large spectre de pathologies oncologiques digestives. Cela inclut les cancers colorectaux, les tumeurs malignes de l’intestin grêle, les cancers gastriques à l’exclusion des tumeurs de la jonction œso-gastrique, ainsi que certaines tumeurs neuroendocrines, les tumeurs stromales gastro-intestinales et les tumeurs carcinoïdes. Certaines tumeurs rares de la paroi abdominale, telles que les tumeurs desmoïdes, sont également prises en charge dans un cadre spécialisé.
Comment les décisions sont-elles prises en chirurgie oncologique ?
La prise en charge des cancers digestifs est par nature multidisciplinaire. Chaque situation est discutée au sein de réunions de concertation oncologique appropriées, réunissant les expertises en chirurgie, oncologie médicale, gastroentérologie, radiologie, radio-oncologie, médecine nucléaire et génétique médicale lorsque cela est indiqué. Cette organisation garantit l’intégration cohérente de la chirurgie dans la stratégie oncologique globale.
Quel est le rôle de la chirurgie dans le parcours oncologique ?
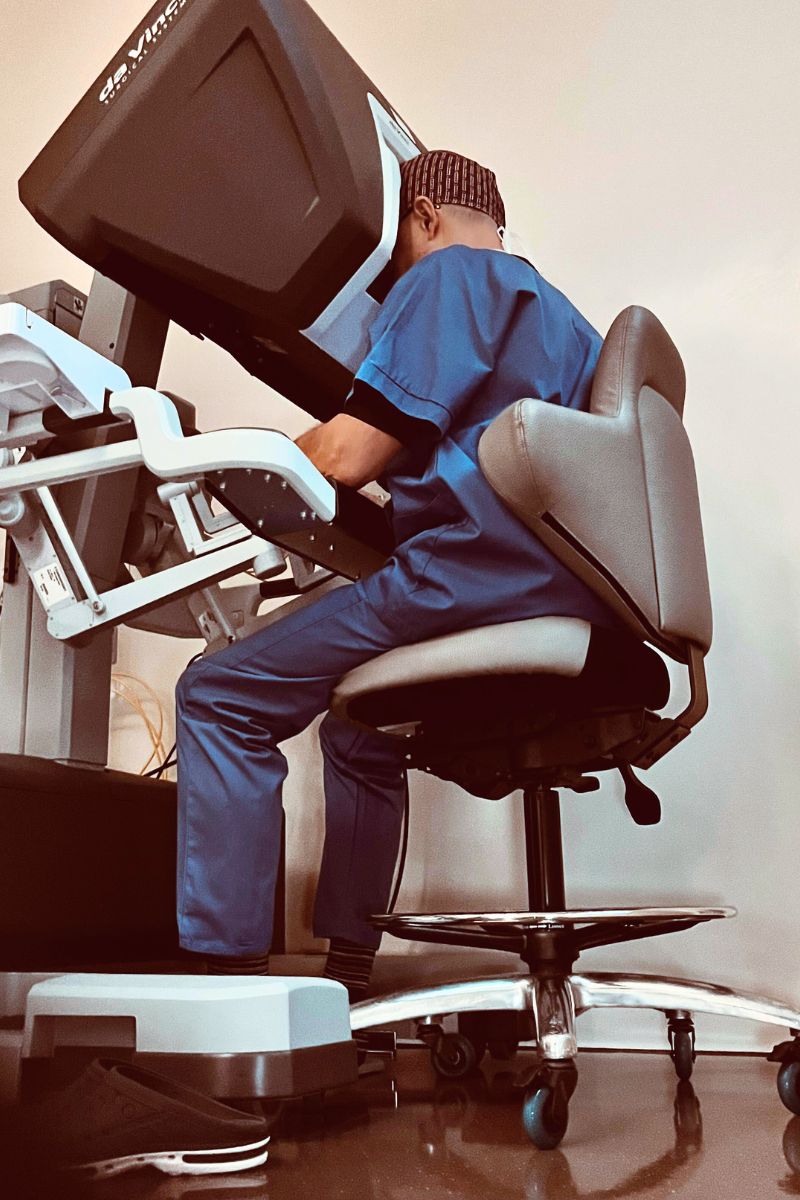
Comment la chirurgie robotique mini-invasive contribue-t-elle en oncologie ?
Quels principes oncologiques guident l’exécution chirurgicale ?
Lorsque la chirurgie est indiquée, les interventions sont planifiées et réalisées dans le strict respect des principes oncologiques, incluant des marges de résection appropriées et un curage ganglionnaire complet. Ce niveau de précision contribue à une exécution oncologique rigoureuse et à l’obtention de résultats durables.
Pourquoi l’absence de complications constitue-t-elle un objectif majeur en chirurgie oncologique ?
Au-delà de la rigueur oncologique, un objectif essentiel de la chirurgie est d’obtenir une évolution postopératoire simple. Cela permet aux patients de reprendre rapidement leur traitement oncologique, en préservant la continuité et la cohérence de la stratégie thérapeutique globale.
Comment les patients sont-ils préparés et accompagnés autour d’une chirurgie oncologique ?
Les parcours de soins intègrent une préhabilitation multimodale, une optimisation nutritionnelle et une immunonutrition systématique, conformément aux principes ERAS. Des stratégies antalgiques limitant le recours aux opioïdes, la physiothérapie centrée sur la mobilisation précoce et continue, les exercices respiratoires ainsi qu’une surveillance postopératoire étroite font partie intégrante de la prise en charge. Les patients restent hospitalisés jusqu’à l’atteinte de critères de récupération prédéfinis, garantissant une transition sûre et prévisible vers l’étape suivante du traitement.
La chirurgie est-elle parfois réalisée en situation oncologique urgente ?
Oui. Dans certaines situations, une intervention chirurgicale peut être nécessaire en urgence afin de traiter des complications liées à la maladie tumorale. Dans tous les cas, l’intervention est envisagée dans le cadre de la stratégie oncologique globale et coordonnée étroitement avec l’équipe multidisciplinaire.
Comment les décisions sont-elles prises en chirurgie oncologique ?
Les décisions sont prises dans un cadre multidisciplinaire structuré. Chaque situation est discutée en réunion de concertation oncologique réunissant chirurgiens, oncologues médicaux, gastroentérologues, radiologues, pathologistes, radio-oncologues, spécialistes de médecine nucléaire et experts en génétique médicale lorsque cela est approprié. Cette approche garantit que les indications chirurgicales reposent sur une analyse complète de la maladie et s’intègrent dans un plan oncologique individualisé et cohérent.
La chirurgie est-elle réalisée indépendamment ou dans le cadre d’une stratégie oncologique globale ?
La chirurgie n’est jamais envisagée de manière isolée du contexte oncologique global. Elle est planifiée et réalisée dans le cadre d’une stratégie thérapeutique coordonnée discutée en réunion de concertation multidisciplinaire. Cela assure la continuité entre la prise en charge chirurgicale, les traitements systémiques et le suivi à long terme, chaque étape contribuant à l’objectif thérapeutique global.
Quel est le rôle de l’anatomopathologie dans la prise en charge oncologique ?
L’analyse anatomopathologique constitue un élément central de la prise de décision oncologique. Les pathologistes participent aux discussions en réunion de concertation, garantissant un diagnostic précis, une stadification adéquate et l’évaluation des caractéristiques tumorales. Leur contribution est essentielle pour orienter la planification chirurgicale et coordonner les traitements oncologiques ultérieurs.